Болезнь Келлера 2
Перед тем как рассматривать клинический случай хотелось бы внести ясность в определения и терминологию используемую по отношении к болезни Келера. Болезнь Келера (Köhler) названная так в честь своего первооткрывателя в 1908 году, представляет собой аваскулярный некроз ладьевидной кости стопы. Всего в литературе описано около 40 различных заболеваний характеризующихся развитием аваскулярного некроза эпифизов, апофизов и малых костей и объединённых в группу остеохондрозов. Этиология данной группы заболеваний не до конца изучена, наиболее вероятно, что к аваскулярному некрозу приводит группа причин, таких как сосудистые аномалии, нарушения в системе свёртывания крови, и генетические причины. Наиболее распространёнными являются такие остеохондрозы как болезнь Кинбека, Фрайберга и Паннера (Kienbock, Freiberg, and Panner diseases). Болезнь Фрайберга это и есть аваскулярный некроз головки 2 плюсневой кости. Болезнь Кинбека – аваскулярный некроз полулунной кости запястья, а болезнь Паннера – аваскулярный некроз головчатого возвышения мышелка плечевой кости.
В нашей стране по какой то причине болезнь Фрайберга называетися болезнью Келлера 2, а собственно болезнь Келлера называется болезнью Келлера 1. Болезнь Келлера 1 (или просто болезнь Келлера) крайне редкое заболевание, и встречается она у мальчиков в возрасте 6-7 лет.
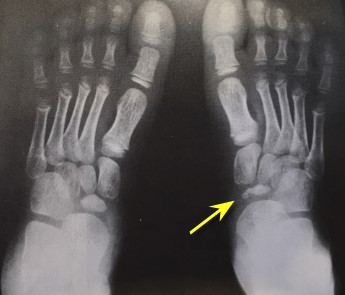
Таким образом, мы будем говорить о болезни Фрайберга, так как это наименование используется в международной практике, но помнить о том, что в нашей стране это называется болезнью Келлера 2.
Болезнь Фрайберга – аваскулярный некроз головки плюсневой кости, наиболее часто (в 68% случаев) наблюдается аваскулярный некроз головки 2 плюсневой кости, в 27 % случаев головки 3 плюсневой кости, в 3% случаев – 4 плюсневой кости. Головки 1 и 5 плюсневых костей не поражаются, в 10 % случаев наблюдается двухстороннее поражение.
На начальных стадиях заболевания (1-2 ст) лечение чаще консервативное, сводится к функциональной разгрузке и иммобилизации на срок 6-8 недель. Для последующей разгрузки могут использоваться ортопедические стельки и специальная обувь исключающая перекат стопы. Также проводятся упражнения по растяжке ахиллова сухожилия и икроножной мышцы.
Хирургическое лечение зависит от стадии заболевания. На ранних стадиях возможно использование декомпрессии и реваскуляризации. Наиболее часто пациенты обращаются за хирургической помощью на более поздних стадиях, когда рост остеофитов и коллапс головки плюсневой кости приводят к уменьшению амплитуды движений и появлению болей в области 2 плюсне-фалангового сустава. По этой причине наиболее часто выполняется дебридмент – удаление свободных внутрисуставных тел, резекция остеофитов. Также в литературе описаны различные варианты остеотомий с поднятием плантарной части головки вверх. На заключительных стадиях заболевания иногда применяется резекция головки плюсневой кости с возможным использованием интерпозиционной артропластики.
Клинический случай, болезнь Келлера 2, болезнь Фрайберга.
Пациент А, 55 лет, длительное время отмечал боли и ограничение амплитуды движений во 2 плюсне-фаланговом суставе правой стопы. В связи с нарастающим болевым синдромом обратился в К+31. Осмотрен травматологом, выполнены рентгенограммы, МРТ правой стопы. Диагностирован асептический некроз головки 2 плюсневой кости, Болезнь Фрайберга (в отечественной литературе болезнь Келлера 2).
Что характерно, болезнь началась задолго до обращения пациента в нашу клинику, ещё в юности, но болевой синдром регрессировал, и в последующей жизни мешало только ограничение амплитуды движений. Только спустя 30-35 лет, рост остеофитов по тыльной поверхности головки 2 плюсневой кости затронул сухожилия разгибателей 2 пальца и постепенно привёл к полному ограничению амплитуды тыльного сгибания, что и доставляло неудобства нашему пациенту, особенно при его любимом занятии - игре в гольф.
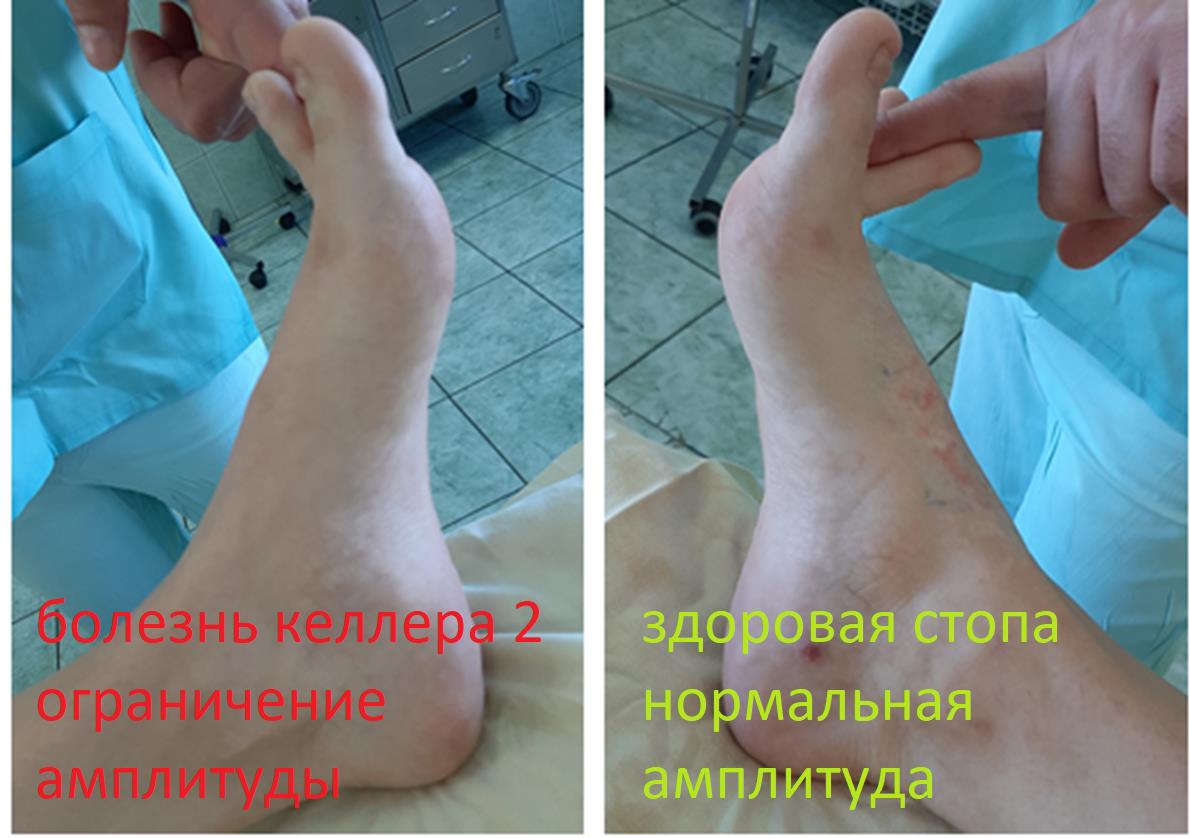
При клиническом осмотре определяется умеренный отёк в средней части переднего отдела стопы, при пальпации боль в проекции 2 плюсне-фалангового сустава. При оценке амплитуды движений во втором плюсне-фаланговом суставе провоцируется боль, движения качательные, амплитуда менее 5 градусов. На рентгенограммах отчётливо видны разрастания костной ткани в области головки 2 плюсневой кости и свободное внутрисуставное тело.
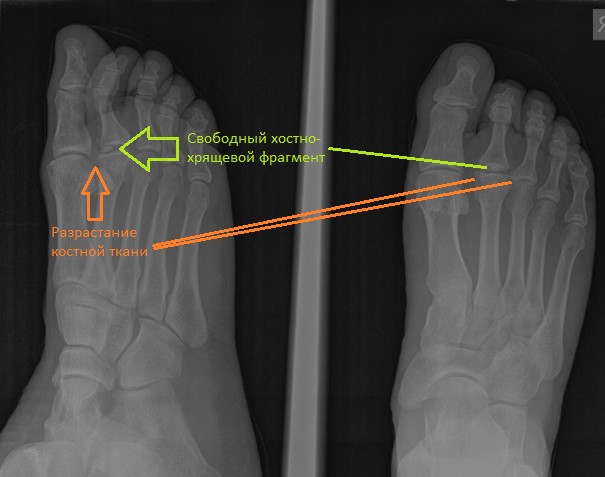
МРТ позволяет оценить мягкотканные структуры, на представленных ниже снимках видно как сухожилие разгибателя пальца буквально натянуто на огромныйостеофит выросший по тыльной поверхности головки 2 плюсневой кости.
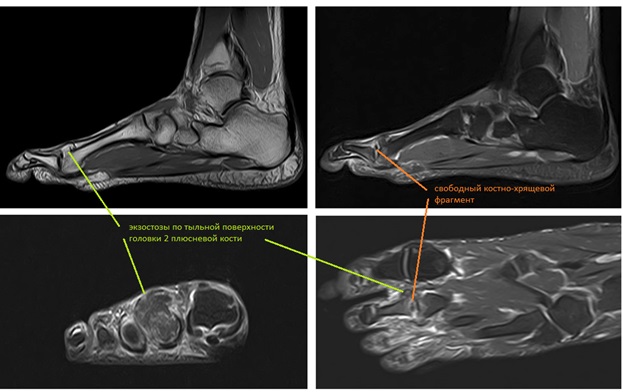
Принято решение о выполнении оперативного вмешательства. Учитывая пожилой возраст пациента, длительное существование проблемы (более 30 лет) операция выполнена в объёме удаления свободных внутрисуставных тел, резекции костно-хрящевых экзостозов, синовэтомии.
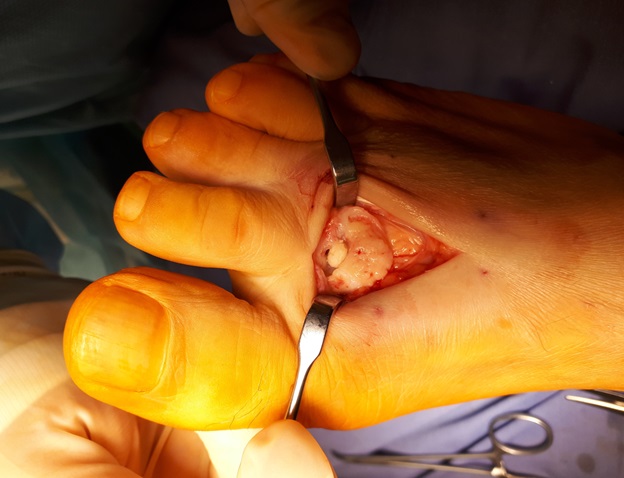
После выполнения доступа ко 2 плюсне-фаланговому суставу визуализируются значительные костные разрастания по тыльной поверхности головки 2 плюсневой кости а также свободный хрящевой фрагмент эллипсовидной формы, лежащий в углублении подобно яйцу птицы в гнезде. Экзостозы резецированы, свободные тела удалены, выполнено иссечение воспалительно изменённой синовиальной оболочки сустава.
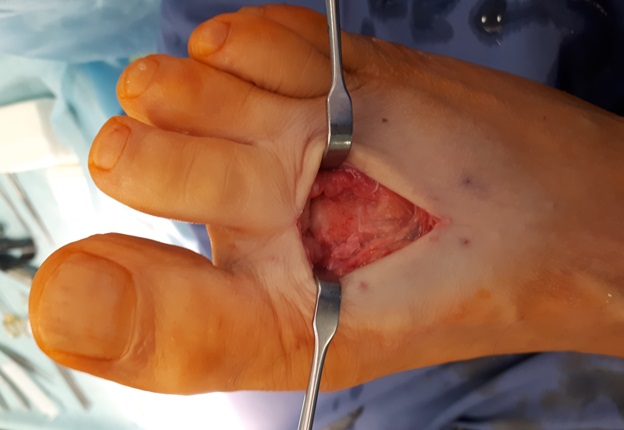
Капсула сустава ушита отдельными узловыми швами.
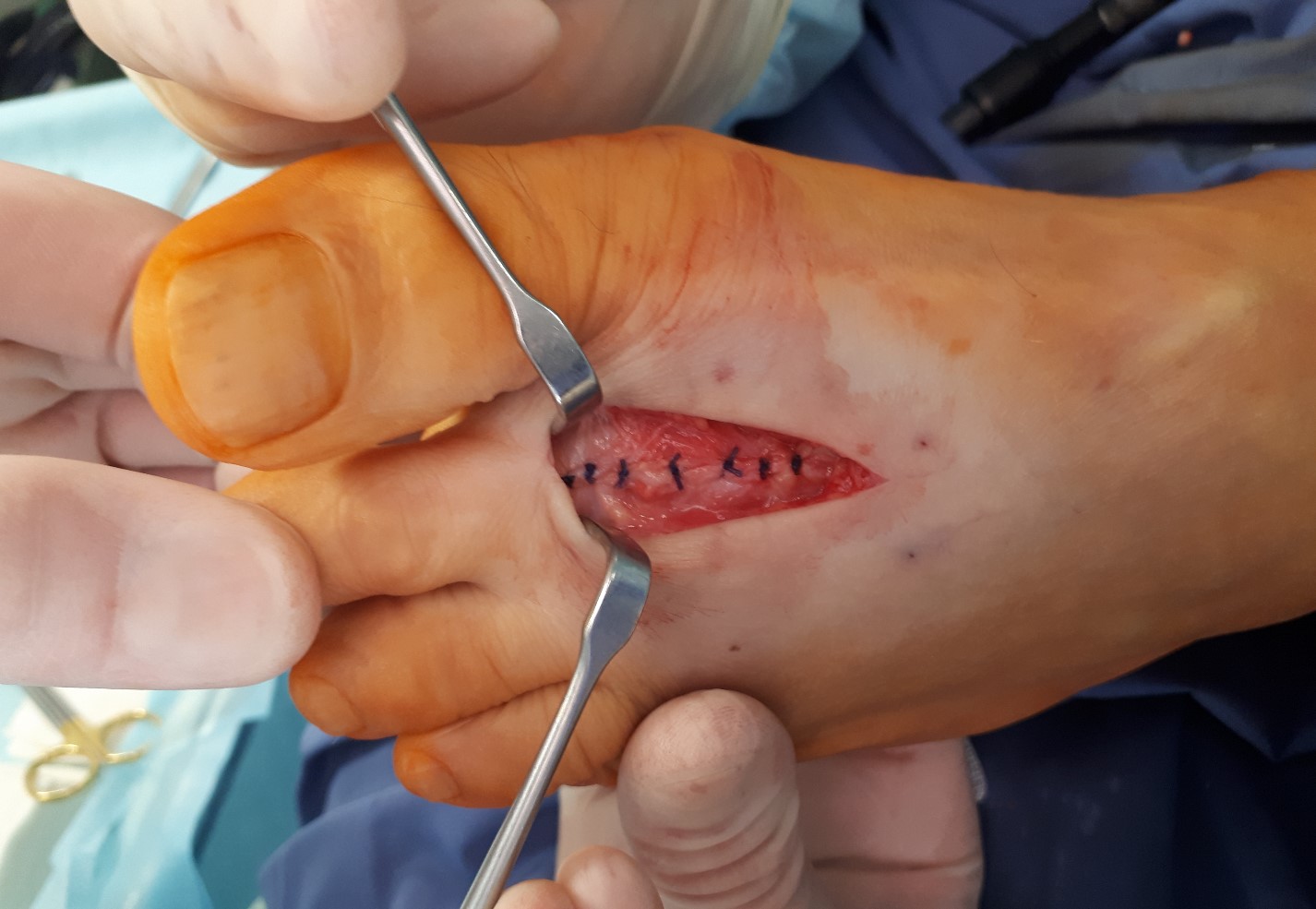
При оценке амплитуды движений определяется тыльное сгибание до 60 градусов.
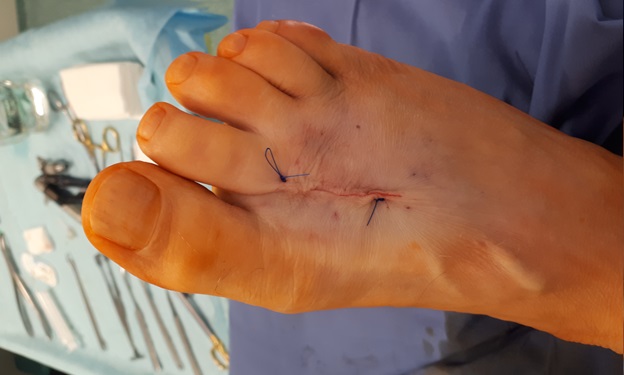
Кожа ушита внутрикожным швом. В послеоперационном периоде пациент использовал специальную обувь с разгрузкой переднего отдела стопы на протяжении 2 недель, с дальнейшим переходом к ношению обычной обуви. С целью обезболивания были назначены НПВП, а также холод местно по 30 минут каждые 4 часа на протяжении 10 дней. Ниже представлены рентгенограммы после операции.
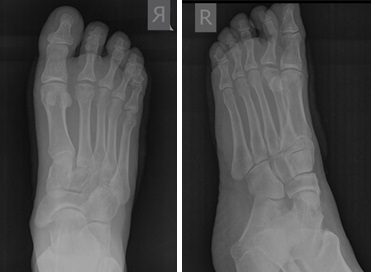
Через 3 дня после операции начата пассивная ЛФК, с 3 недели активная ЛФК во 2 плюсне-фаланговом суставе. Пациент восстановил безболезненную амплитуду движений во 2 плюсне-фаланговом суставе правой стопы и смог вернуться к своему любимому делу – игре в гольф.
Таким образом, болезнь Фрайберга (или болезнь Келлера 2) – редкое заболевание, которое приводит к нарушению функции переднего отдела стопы. Очень важно чтобы врачи травматологи- ортопеды первичного звена были в курсе о существовании данного заболевания и знали о возможных методах его лечения.
Рассмотрим ещё один интересный пример пациента который обратился к нам с диагнозом болезнь Келлера 2.
Остеохондропатия может развиться и на фоне травмы. В этом случае пациентка Л.25 лет ударилась 2 пальцем стопы о камень. В большинстве случаев при таком типе травмы происходит перелом основной фаланги пальца, однако в редких случаях возможен и вдавленный перелом головки плюсневой кости. Развивающиеся за этим изменения по своей клинике соответствуют болезни Фрайберга (или болезни Келлера 2).
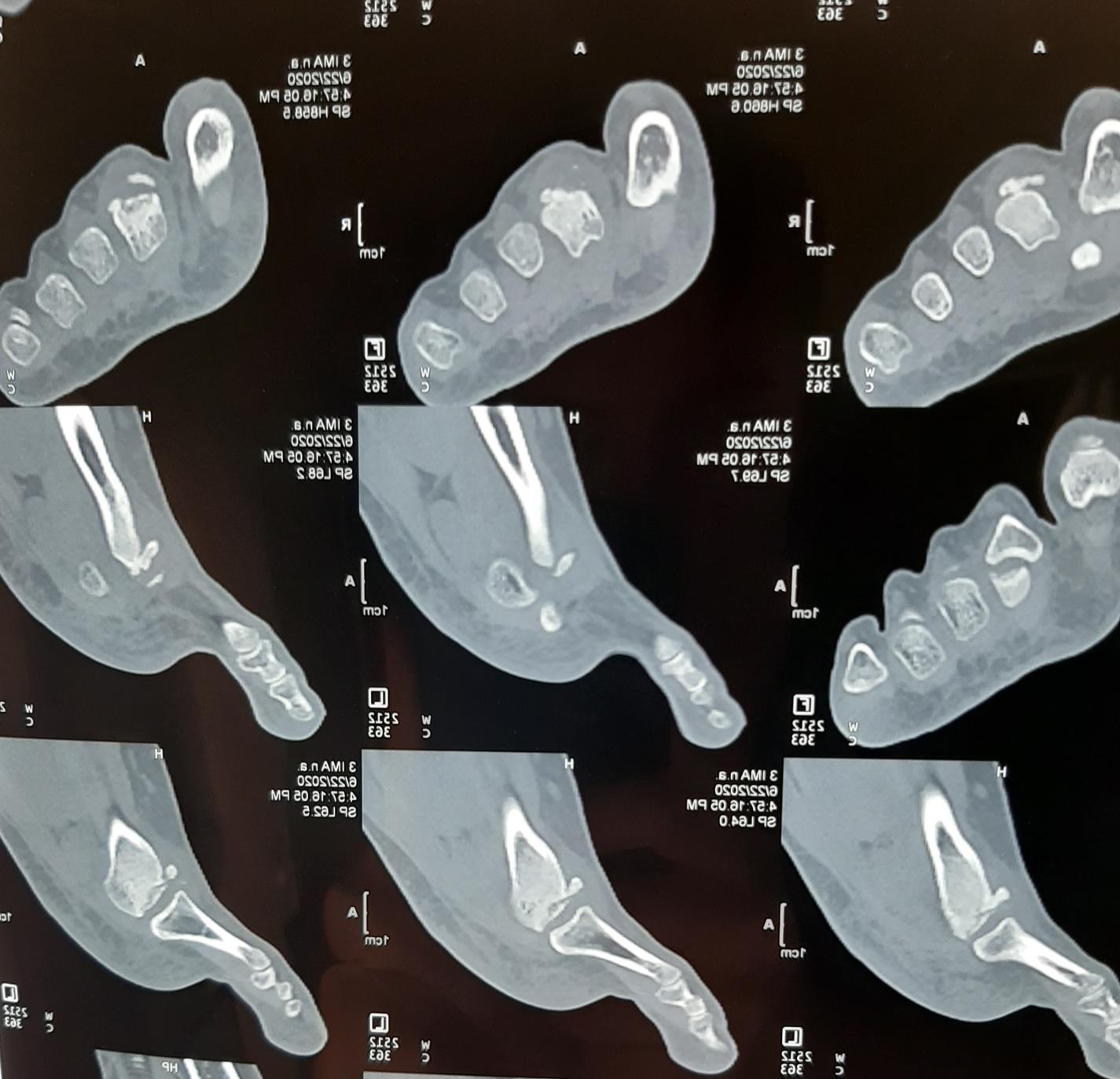
На МСКТ выполненной в ходе предоперационного планирования хорошо виден как вдавленный участок головки, так и экзостоз на её тыльной поверхности.
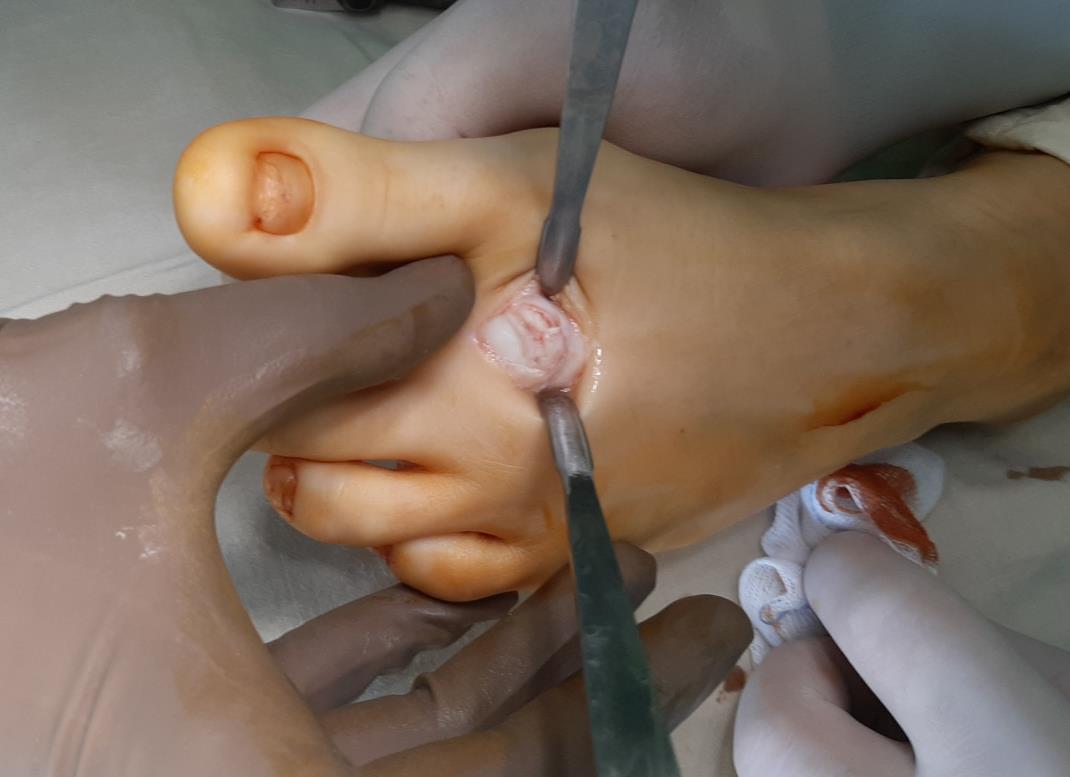
Выполнен доступ по тыльной поверхности 2 плюсне-фалангового сустава. Визуализируется экзостоз, хрящ головки 2 плюсневой кости отслоен по тыльной поверхности.
Первым этапом производится резекция экзостоза, удаление разрастаний синовиальной оболочки сустава. Уже после этого движения в суставе становятся более свободными. Но учитывая наличие дефекта хрящевой ткани по тыльной поверхности головки целесообразно проведение клиновидной резекции по типу Weil с небольшим укорочением и поднятием головки, чтобы не повреждённый суставной хрящ оказался на тыльной поверхности и обеспечивал нормальное скольжение.
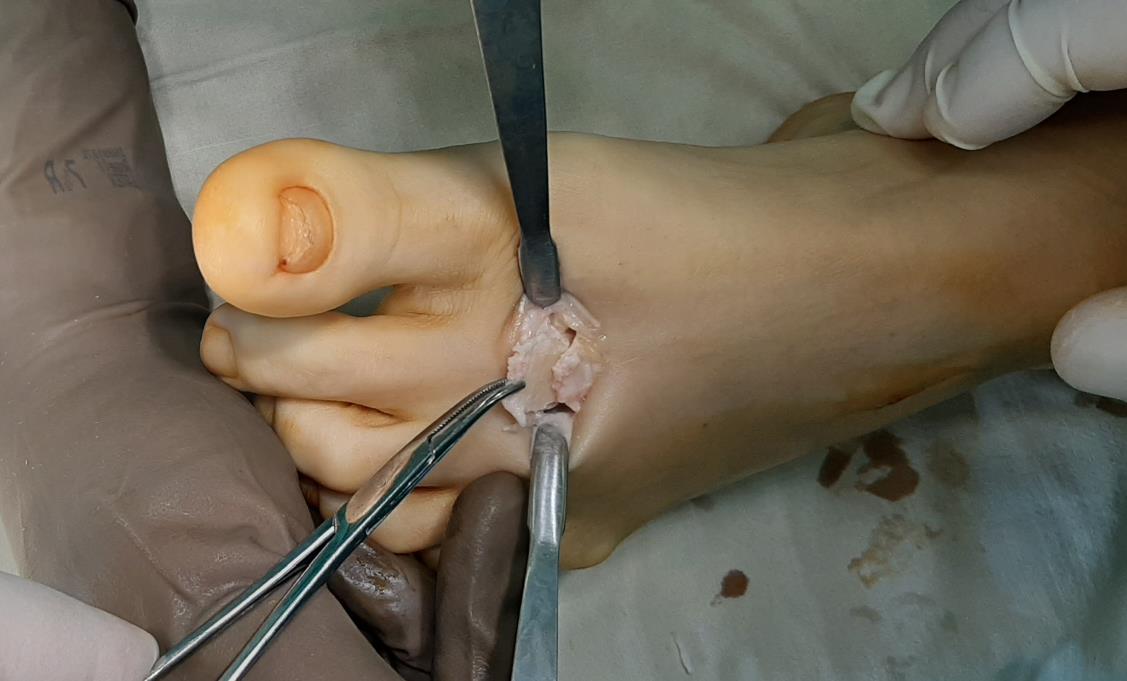
После проведения клиновидной резекции производится фиксация остеотомии при помощи винта с двойной резьбой типа Герберта диаметром 3,5 мм. Данный тип фиксатора обеспечивает стабильную фиксацию отломков и в дальнейшем не требует удаления.
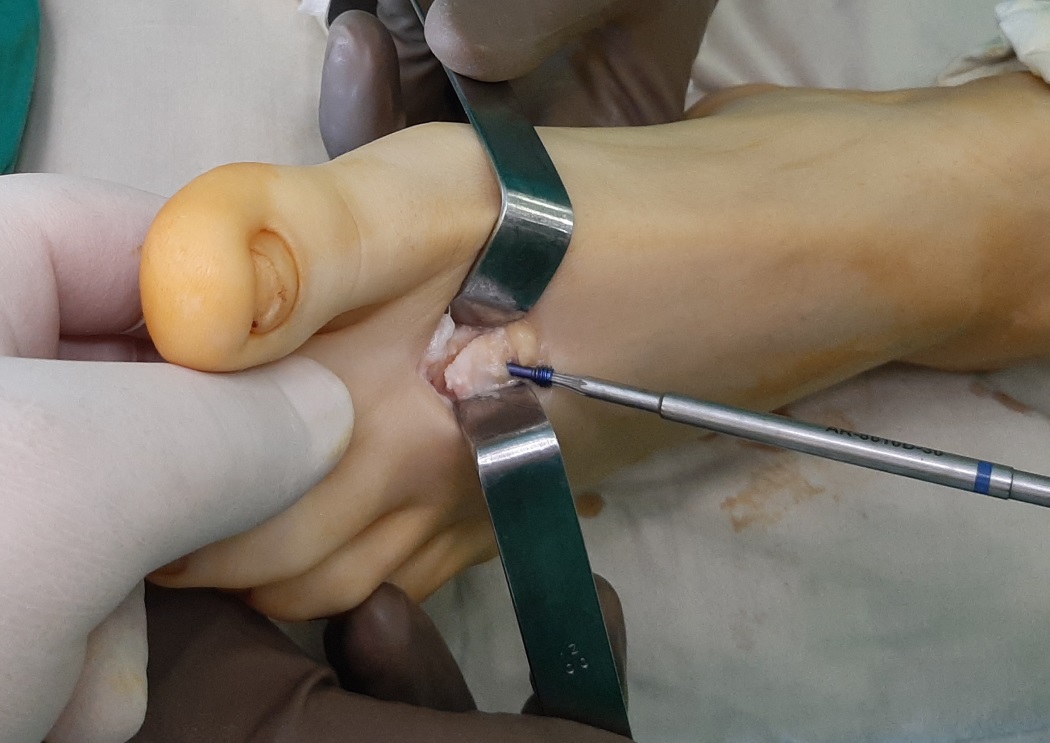
Отслоенный хрящ фиксируется трансоссальными швами, для обеспечения возможности его приростания обратно к кости.
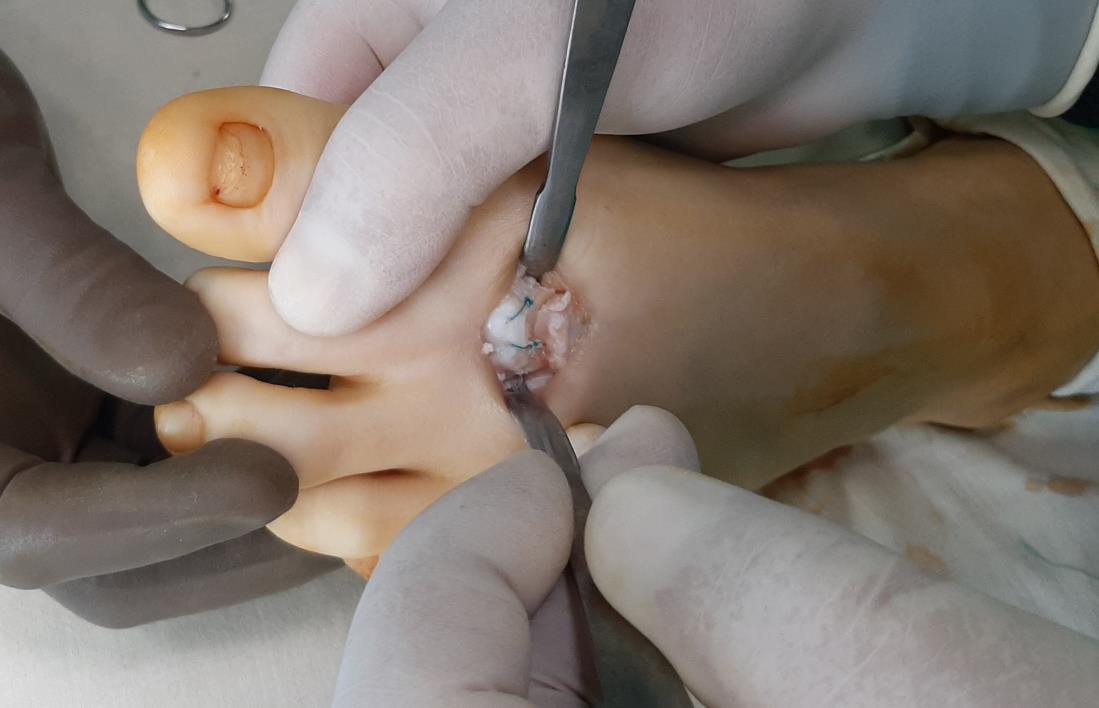
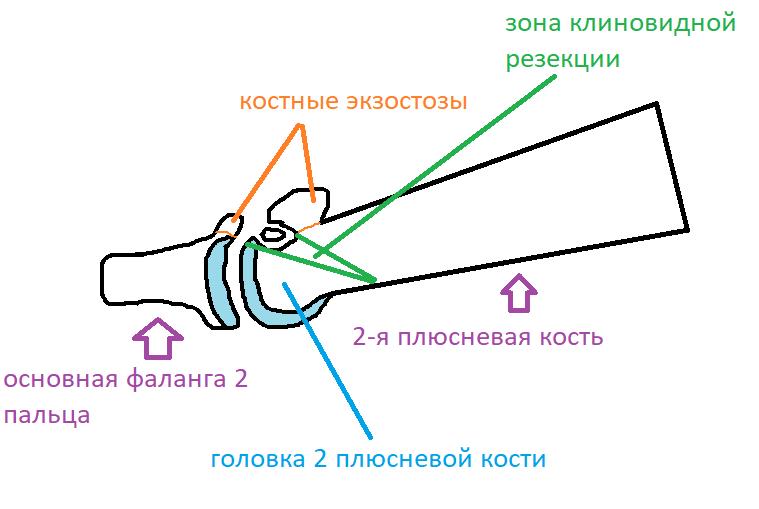
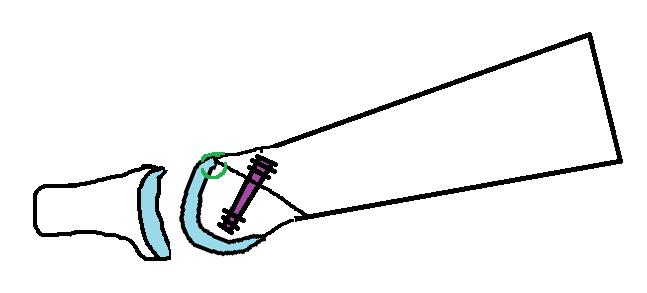
Ниже приведен схематичный результат выполненной операции.
После операции производится оценка амплитуды движения.
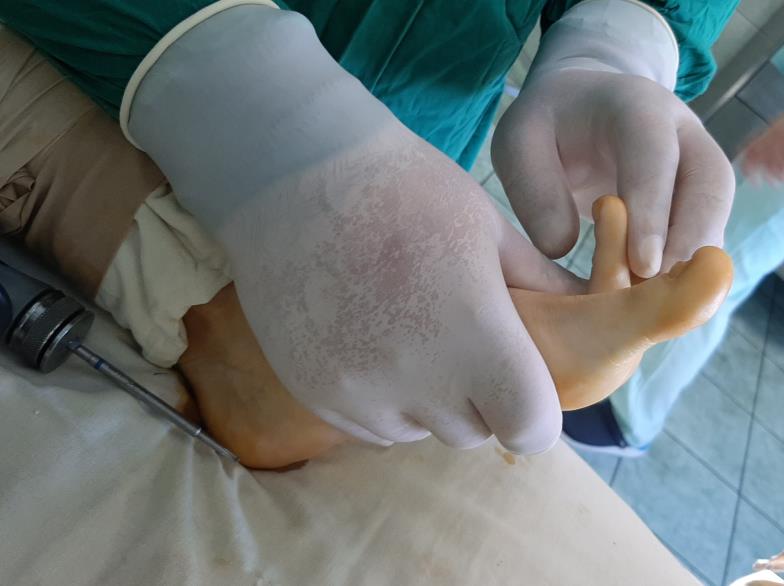
Технически возможно полное восстановление амплитуды движений. В послеоперационном периоде крайне важно сразу же начать разработку пассивной амплитуды движений. Первые 4 недели используется обувь с разгрузкой переднего отдела – ботинки Барука. Полная нагрузка, включая занятия спортом разрешается через 12 недель после операции.
Клинический пример функционального результата у пациентки с двухсторонней болезнью Келлера 2, 2 плюсневой кости на левой стопе, и 2-3 плюсневых костей на правой стопе. Оценка амплитуды движений через 12 недель после операции.
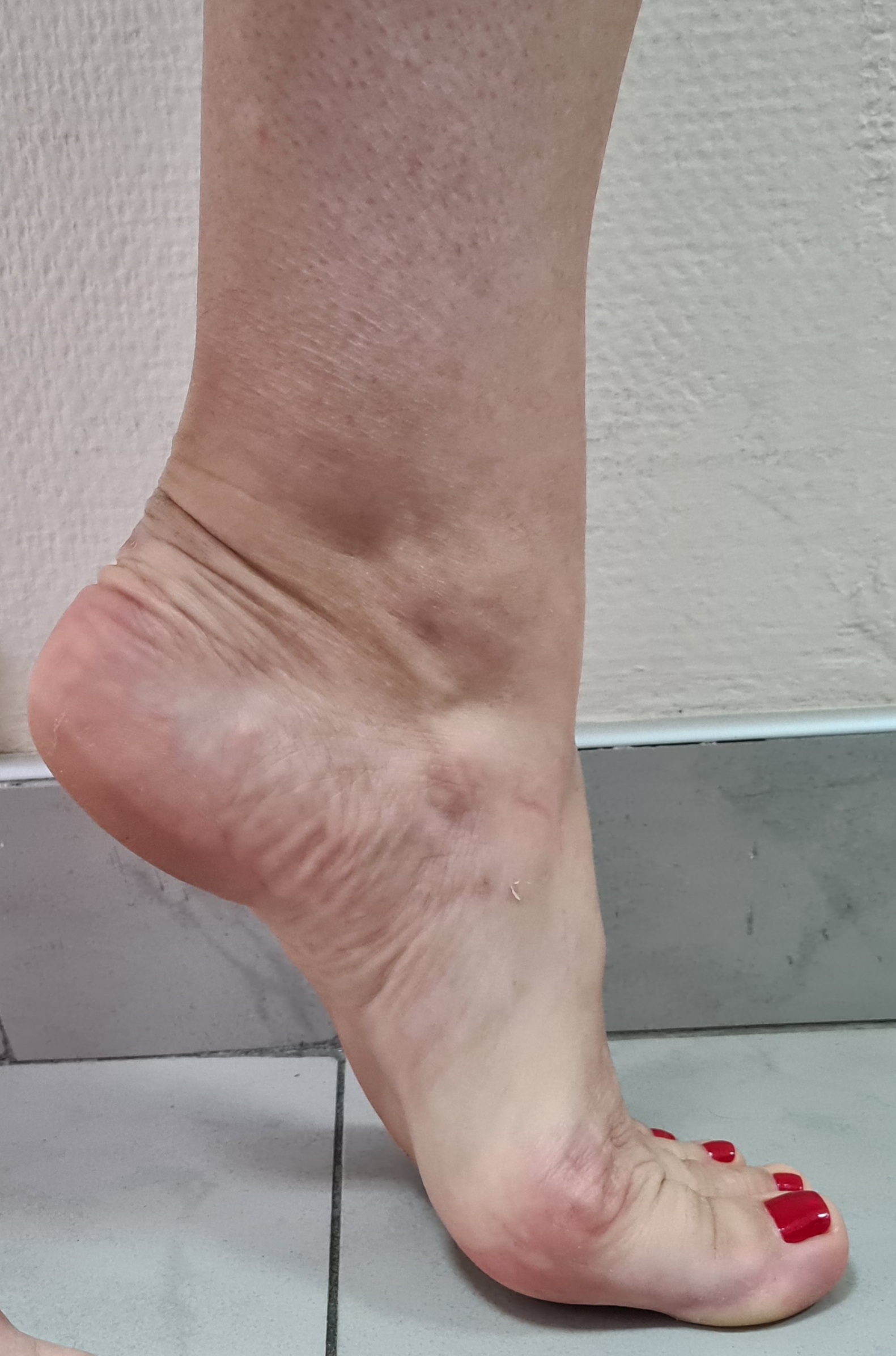
Пациентка вернулась к занятиям в спортзале, и снова с лёгкостью выполняет выпады, приседания, отжимания. Также возобновила длительные пешие прогулки (более 10 км)
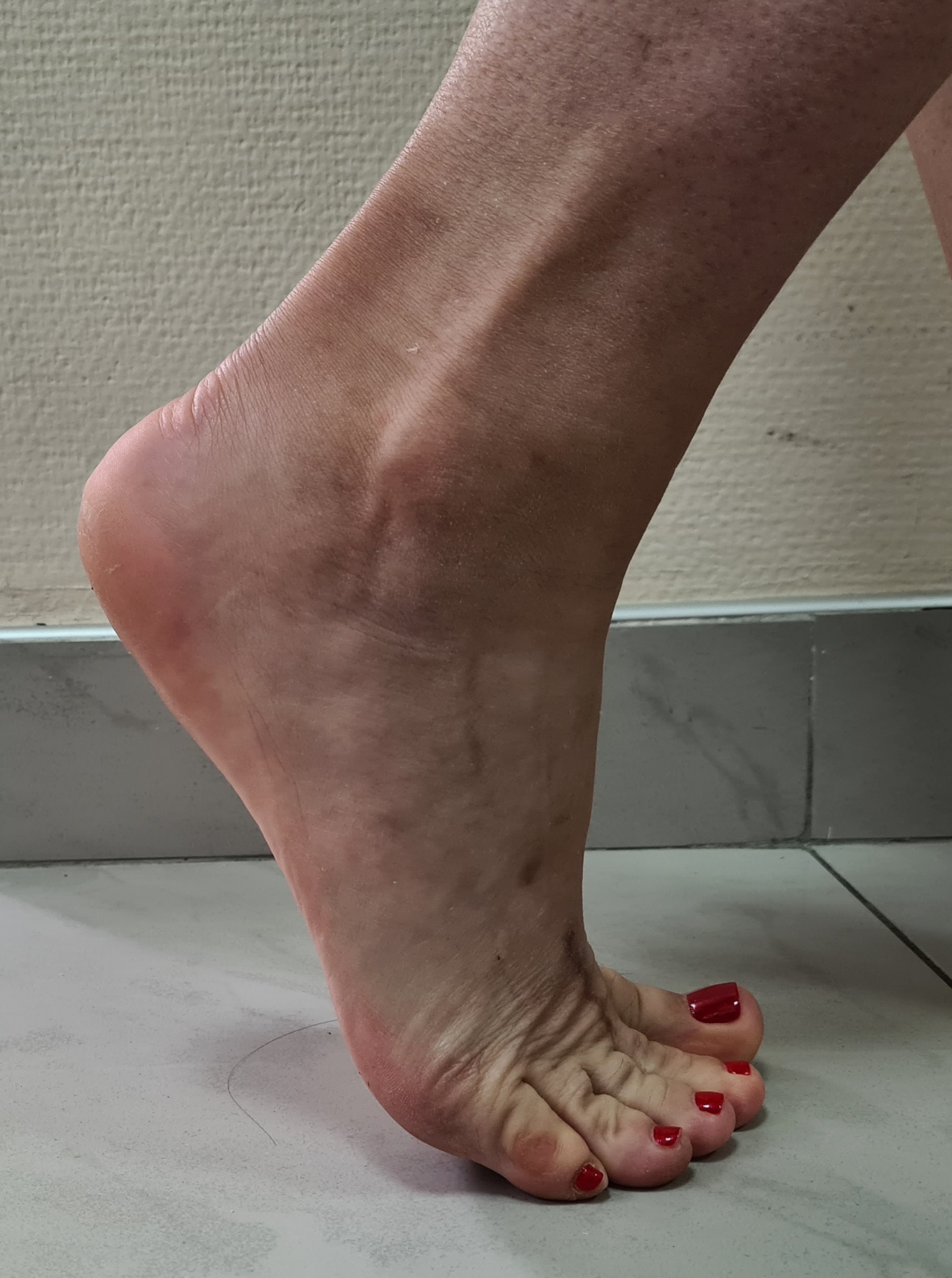
Такой хороший функциональный результат не был бы возможен без хирургического лечения и строгого соблюдения реабилитационного протокола. Пациентка была настроена на результат, каждый день занималась лечебной физкультурой, и в итоге полностью восстановила амплитуду тыльного сгибания пальцев.

Автор статьи:
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед